Rosolia

La Rosolia (rubella in latino), significa “poco rosso”. La rosolia era inizialmente considerata una variante di morbillo o scarlattina e chiamata “terza malattia”. Fu solo fino al 1814 che fu descritta per la prima volta come una malattia separata nella letteratura medica tedesca, da qui il nome comune “morbillo tedesco“.
Nel 1914, Hess ha postulato una eziologia virale basata sul suo lavoro con le scimmie. Hiro e Tosaka nel 1938 hanno confermato l’eziologia virale passando la malattia a bambini usando filtri nasali filtrati da persone con casi acuti.
Dopo una diffusa epidemia di infezione da rosolia nel 1940, Norman Gregg, un oftalmologo australiano, riportò nel 1941 il verificarsi di cataratta congenita tra 78 neonati nati dopo l’infezione della rosolia materna in gravidanza precoce. Questo è stato il primo riconoscimento pubblicato della “sindrome da rosolia congenita” (CRS).
ISOLAMENTO DEL VIRUS

Il virus della rosolia fu isolato per la prima volta nel 1962 da Paul Douglas Parkman (29marzo 1932 – vivente) e Thomas H. Weller. I primi vaccini contro la rosolia sono stati licenziati nel 1969 [1] [10].
Paul Douglas Parkman isolò il virus della rosolia e, insieme a Harry Martin Meyer (1928–2001), scoprì il test diffusamente applicabile per gli anticorpi della rosolia ed il vaccino contro la rosolia [2].
Parkman e Meyer erano scienziati dell’Istituto Nazionale Americano della Salute (NIH) [3].
Virus della rosolia
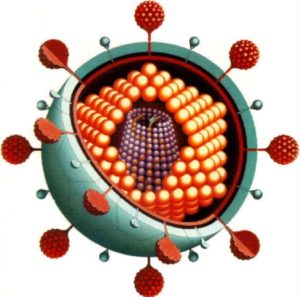
Il virus della Rosolia è classificato come togavirus, il genere Rubivirus. È più strettamente legato agli arbovirus del gruppo A, quali i virus dell’encefalite equestre orientale e occidentale.
È un virus ad RNA avvolto, con un singolo tipo antigenico che non attraversa la reazione con altri membri del gruppo togavirus.
Il virus della Rosolia è relativamente instabile ed è inattivato da solventi lipidici, tripsina, formalina, luce ultravioletta, basso pH, calore e amantadina [4].
patogenesi
A seguito della trasmissione respiratoria del virus della rosolia si pensa che si verifichi la replicazione del virus nel nasofaringe e nei linfonodi regionali. Una vibrazione si verifica tra 5 e 7 giorni dopo l’esposizione con la diffusione del virus in tutto il corpo. L’infezione transplacentale del feto avviene durante la viremia. Il danno fetale avviene attraverso la distruzione delle cellule così come l’arresto mitotico [5].
Caratteristiche cliniche
rosolia acquisita
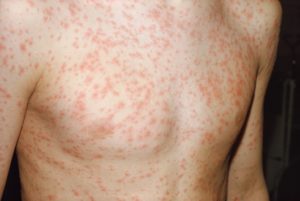
Il periodo di incubazione della rosolia è di 14 giorni, con un intervallo da 12 a 23 giorni. I sintomi sono spesso lievi e fino al 50% delle infezioni possono essere sub-cliniche o inapparenti. Nei bambini l’eruzione è di solito la prima manifestazione e un prodromo è raro. Nei bambini più grandi e negli adulti vi è spesso un prodromo da 1 a 5 giorni con febbre di basso grado, malessere, linfoadenopatia e sintomi respiratori superiori che precedono l’eruzione cutanea. L’eruzione della rosolia è maculopapulare e si verifica 14 – 17 giorni dopo l’esposizione. L’eruzione di solito si verifica inizialmente sul viso e poi progredisce da testa a piedi. Dura circa 3 giorni ed è occasionalmente associato a prurito. L’eruzione cutanea è più fredda del rash del morbillo e non coalesce. L’eruzione cutanea è spesso più prominente dopo una doccia o un bagno caldo. La linfadenopatia può iniziare una settimana prima dell’eruzione e delle ultime settimane. Postauricolare, cervicale posteriore, l’artralgia e l’artrite si verificano così frequentemente negli adulti che sono considerati da molti come parte integrante della malattia piuttosto che una complicazione. Altri sintomi della rosolia includono congiuntivite, testalgia o orchite. I punti di Forschheimer possono essere notati sul palato morbido ma non sono diagnostici per la rosolia.
complicazioni
Le complicanze della rosolia non sono comuni, ma si verificano generalmente più spesso negli adulti che nei bambini.
L’artralgia o l’artrite possono verificarsi fino al 70% delle donne adulte che contraggono la rosolia, ma è rara nei bambini e nei maschi adulti. Le dita, i polsi e le ginocchia sono spesso colpiti. I sintomi congiunti tendono a verificarsi nello stesso tempo o poco dopo la comparsa dell’eruzione cutanea e possono durare fino a un mese; L’artrite cronica è rara.
L’encefalite si verifica in uno di 6.000 casi, più frequentemente negli adulti (soprattutto nelle femmine) che nei bambini. Le stime della mortalità variano da 0 a 50%.
Le manifestazioni emorragiche si verificano in circa uno per 3.000 casi, che si verificano più spesso nei bambini rispetto agli adulti. Queste manifestazioni possono essere secondarie a basse piastrine e danni vascolari, con la purpura trombocitopenica che è la manifestazione più comune. Possono verificarsi emorragie gastrointestinali, cerebrali o intrarenali. Gli effetti possono durare dai giorni ai mesi e la maggior parte dei pazienti si riprende.
Ulteriori complicanze includono orchite, neurite e una rara sindrome tardiva di panencephalitis progressiva [6].
Sindrome della rosolia Congenita (CRS)
La prevenzione del CRS è l’obiettivo principale dei programmi di vaccinazione della rosolia negli Stati Uniti.
Una epidemia di rosolia negli Stati Uniti nel 1964-1965 causò 12,5 milioni di casi di infezione da rosolia e circa 20.000 neonati con CRS. Il costo stimato dell’epidemia fu di $ 840 milioni di dollari statenitensi. Questo non include il pedaggio emozionale sulle famiglie coinvolte.
L’infezione con il virus della rosolia è più grave nella gestazione precoce. Il virus può influenzare tutti gli organi e causare una serie di difetti congeniti. L’infezione può portare a morte fetale, aborto spontaneo o consegna prematrimoniale. La gravità degli effetti del virus della rosolia sul feto dipende in gran parte dal momento della gestazione in cui si verifica l’infezione. Soltanto l’85% dei neonati infetti nel primo trimestre di gravidanza si troverà interessato se viene seguito dopo la nascita. Mentre l’infezione fetale può verificarsi durante la gravidanza, i difetti sono rari quando l’infezione si verifica dopo la 20^ settimana di gestazione. Il rischio complessivo di difetti durante il terzo trimestre non è probabilmente superiore a quello associato a gravidanze non complicate.
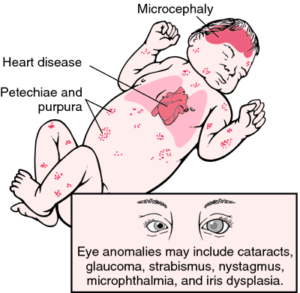
L’infezione congenita con virus della rosolia può influenzare praticamente tutti i sistemi dell’organo. La sordità è la più comune e spesso la sola manifestazione di infezione congenita di rosolia, in particolare dopo il quarto mese di gestazione. Possono verificarsi difetti dell’occhio, tra cui cataratta, glaucoma, retinopatia e microftalmia. Sono possibili difetti cardiaci quali il dotto arterioso pervio (PDA), il difetto del ventricolare, la stenosi polmonare e la coartazione aortica. Possono verificarsi anomalie neurologiche, tra cui microcefalia e ritardo mentale, e altre anomalie, incluse lesioni ossee, splenomegalia, epatite e trombocitopenia con porpora.
Le manifestazioni di CRS possono essere ritardate da 2 a 4 anni. Il diabete mellito che compare nell’infanzia successiva si verifica frequentemente nei bambini con CRS. Inoltre, in alcuni bambini anziani con CRS è stata osservata un’encefalopatia progressiva simile alla panencefalite sclerotiva subacuta. I bambini con CRS hanno un’incidenza di autismo superiore a quella prevista.
I neonati con CRS possono avere bassi titoli per inibizione della emoagglutinazione ma possono avere titoli elevati di anticorpi neutralizzanti che possono persistere per anni. Può verificarsi reinfezione. In alcuni bambini con CRS è stata dimostrata un’immunità di cellule-mediata compromessa [7].
Diagnosi del laboratorio
Molte malattie cutanee possono imitare l’infezione da rosolia e fino al 50% delle infezioni da rosolia può essere subclinica. L’unica prova affidabile dell’infezione acuta di rosolia è una coltura virale positiva per la rosolia o la rilevazione del virus della rosolia mediante la reazione a catena della polimerasi (PCR), la presenza di anticorpi anti IgM IgG o la dimostrazione di un aumento significativo dell’anticorpo IgG da un accoppiamento acuto- E sera convalescente-fase.
Il virus della rosolia può essere isolato dai campioni di liquidi nasali, sangue, gola, urina e liquidi cerebrospinali provenienti da pazienti con rubeola e CRS. Il virus può essere isolato dalla faringe 1 settimana prima e fino a 2 settimane dopo l’insorgenza di rash. Sebbene l’isolamento del virus sia diagnostico dell’infezione da rosolia, le colture virali sono intense e non fatte in molti laboratori; Generalmente non vengono utilizzati per la diagnosi di routine della rosolia. L’isolamento virale è uno strumento epidemiologico estremamente prezioso e dovrebbe essere tentato per tutti i casi sospetti di rosolia o CRS. Le informazioni sull’isolamento del virus della rubella possono essere trovate sul sito web di CDC (Centri Statunitensi di Controllo e Prevenzione delle Malattie).
La sierologia è il metodo più comune per confermare la diagnosi della rosolia. L’infezione acuta di rosolia può essere confermata serologicamente da un aumento significativo del titolo anticorpale di rosolia nei campioni di siero acuto e in fase convalescente o dalla presenza di siero serpente IgM. Il siero deve essere raccolto il più presto possibile (entro 7-10 giorni) dopo l’inizio della malattia e ancora 14-21 giorni (minimi di 7) giorni dopo.
Sono state osservate false prove positive di sierina IgM in persone con infezioni da parvovirus, con un test eterofilo positivo per la mononucleosi infettiva o con un fattore reumatoide positivo.
I test sierologici disponibili per la conferma del laboratorio delle infezioni da rosolia variano tra i laboratori. Il servizio sanitario statale può fornire indicazioni sui servizi di laboratorio disponibili e sui test preferiti.
Il saggio immuno-assorbente legato all’enzima (ELISA) è sensibile, ampiamente disponibile e relativamente facile da eseguire. Può anche essere modificato per misurare gli anticorpi IgM. La maggior parte dei test diagnostici eseguiti per gli anticorpi della rosolia utilizza una certa variazione di ELISA [8].
Tendenze negli Stati Uniti

La sindrome da rosolia e la rosolia congenita sono state le malattie con impatto notevole a livello nazionale nel 1966. Il più grande numero annuo di casi di rosolia negli Stati Uniti è stato nel 1969, quando sono stati segnalati 57.686 casi (58 casi per 100.000 abitanti). Dopo la licenza di vaccino nel 1969, l’incidenza della rosolia è diminuita rapidamente. Nel 1983, sono stati riportati meno di 1.000 casi all’anno (meno di 0,5 casi per 100.000 popolazione). Nel 1990-1991 si è verificata una moderata ripresa della rosolia, soprattutto a causa di focolai in California (1990) e tra gli Amish in Pennsylvania (1991). Nel 2003, è stato segnalato un record annuo complessivo annuo di sette casi. Nell’ottobre 2004, il CDC ha convocato un gruppo di esperti indipendente per rivedere i dati disponibili per la rosolia e CRS. Dopo un attento esame, il gruppo ha convenuto all’unanimità che la rosolia non era più endemica negli Stati Uniti.
Fino a poco tempo fa, non esisteva un gruppo di età predominante per i casi di rosolia. Dal 1982 al 1992, circa il 30% dei casi si è verificato nei bambini di età inferiore ai 5 anni, il 30% si è verificato nei bambini da 5 a 14 anni e il 30% si è verificato nelle persone da 15 a 39 anni. Adulti 40 anni di età e più di solito rappresentavano meno del 10% dei casi. Dal 2004 quando la rosolia endemica è stata dichiarata eliminata negli Stati Uniti, le persone di 20-49 anni hanno rappresentato il 60 per cento dei casi (età media di 32 anni).
La maggior parte delle rosolie segnalate negli Stati Uniti alla metà degli anni ’90 si è verificata tra i giovani adulti ispanici che sono nati in aree in cui il vaccino della rosolia non veniva regolarmente somministrato. Nel 1998, le nazioni dell’America Latina e il Messico hanno avviato importanti sforzi di controllo della rosolia, il che ha determinato una marcata diminuzione del numero di casi di rosolia [9].
fonti
- https://www.cdc.gov/vaccines/pubs/pinkbook/rubella.html
- http://www.encyclopedia.com/science/encyclopedias-almanacs-transcripts-and-maps/parkman-paul-douglas-1932
- https://collections.nlm.nih.gov/catalog/nlm:nlmuid-101441024-img
- https://www.cdc.gov/vaccines/pubs/pinkbook/rubella.html
- https://www.cdc.gov/vaccines/pubs/pinkbook/rubella.html
- https://www.cdc.gov/vaccines/pubs/pinkbook/rubella.html
- https://www.cdc.gov/vaccines/pubs/pinkbook/rubella.html
- https://www.cdc.gov/vaccines/pubs/pinkbook/rubella.html
- https://www.cdc.gov/vaccines/pubs/pinkbook/rubella.html
- https://www.encyclopedia.com/science/encyclopedias-almanacs-transcripts-and-maps/parkman-paul-douglas-1932